موضوع «بهداشت کار» دیگر محدود به کنترل خطرات محیط کار و استفاده از تجهیزات حفاظت فردی نیست؛ بلکه به یک مفهوم نظاممند و جهانی با محور ارتقای کیفیت زندگی کاری تبدیل شده است. در دیدگاه نوین، کارگر نه صرفاً یک نیروی تولید بلکه یک «انسان توسعهدهنده» با نیازهای بدنی، روانی و اجتماعی است.
از اوایل دهه ۲۰۰۰ میلادی، سازمانهای بینالمللی مانند سازمان جهانی کار (ILO)، سازمان جهانی بهداشت (WHO) و مؤسسه ملی ایمنی و بهداشت شغلی آمریکا (NIOSH)، به اهمیت همافزایی سلامت جسمی، روانی و اجتماعی کارگران در کنار ایمنی کاری تأکید کردند. نتیجهٔ این تحول، شکلگیری پارادایم جدیدی به نام Total Worker Health (TWH) بود.

در رویکرد سنتی ایمنی و بهداشت شغلی (Occupational Safety and Health – OSH)، تمرکز اصلی بر حذف یا کنترل خطرهای مستقیم فیزیکی همچون سقوط، تماس با مواد شیمیایی یا آسیب مکانیکی بود.
اگرچه این نگاه سبب پیشرفت بزرگی در کاهش حوادث شد، اما نتوانست به نیازهای روانی و اجتماعی کارگران پاسخ دهد.
با افزایش استرسهای شغلی، بیماریهای مزمن و تغییر سبک زندگی کاری، مدل **OSH کلاسیک** ناکافی شد. در پاسخ به این خلأ، NIOSH در سال ۲۰۱۱ طرح Total Worker Healthرا معرفی کرد که هدف آن ادغام سلامت پیشگیرانه، رفاه و ایمنی در یک چارچوب جامع است.
در این منظر، سلامت کارگر تنها محصول سیستم ایمنی کارخانه نیست، بلکه حاصل تعامل بین شرایط کاری، رفتارهای فردی، روابط سازمانی و سیاستهای اجتماعی است. بنابراین نقش مدیران منابع انسانی، مسئولان HSE و حتی سیاستگذاران ملی، نسبت به گذشته چندبعدیتر میگردد.
(Occupational Health) طبق تعریف ILO و WHO، عبارت است از حفظ و ارتقاء بالاترین سطح سلامت جسمی، روانی و اجتماعی کارگران در تمامی مشاغل، بهگونهایکه با شرایط شغلی سازگار باشد.
هدف نهایی آن پیشگیری از بیماریها و آسیبهای ناشی از کار و در عین حال ارتقاء ظرفیت کاری، رضایت و رفاه فردی است.
۱. پیشگیری اولیه (Primary Prevention): شناسایی و حذف عوامل مضر پیش از ایجاد آسیب.
۲. پیشگیری ثانویه (Secondary): تشخیص زودهنگام بیماریهای شغلی و پاسخ سریع درمانی.
۳. پیشگیری ثالثیه (Tertiary): توانبخشی و بازگشت کارگر به کار با کمترین تبعات جسمی یا روانی.
مدل TWH در واقع هر سه سطح را در چارچوب رفاه عمومی کارگر ادغام میکند و از «سلامت در محل کار» به «سلامت در تمام ابعاد زندگی» گسترش میدهد.
۱. ادغام (Integration):ترکیب سیاستهای ایمنی و سلامت با برنامههای ارتقای رفاه، تغذیه، روانشناسی کار، و ارگونومی.
۲. پیشنگری (Proactivity): به جای واکنش به آسیبها، تمرکز بر تحلیل دادههای سلامت، ارزیابی ریسک روانی و طراحی آیندهنگر محیطهای کاری.
از دیدگاه فلسفی، این تغییر به معنی خروج از «مدل بیمار محور» به «مدل حیاتی محور» است. در مدل حیاتی محور، سلامت یک ارزش تولیدی – سرمایه انسانی و اجتماعی – محسوب میشود، نه صرفاً یک هزینه پیشگیری.
۱. محیط کار ایمن و حمایتی: طراحی ارگونومیک و کنترل عوامل فیزیکی و شیمیایی.
۲. سیاستهای سلامت و رفاه فردی: تشویق تغذیه سالم، ترک دخانیات و فعالیت جسمانی منظم.
۳. سلامت روانی و اجتماعی: پیشگیری از فرسودگی، حمایت از تعادل کار–زندگی، تقویت مشارکت اجتماعی.
۴. فرهنگ سازمانی مثبت: رفتارهای احترامآمیز، ارتباطات باز، و عدالت سازمانی.
۵. یادگیری و توسعه حرفهای: ارتقاء سطح آموزش ایمنی و سلامت و توانمندسازی کارکنان.
در رویکرد TWH، هر کارگر عضو فعال سیستم سلامت تلقی میشود؛ سازمانها با اندازهگیری شاخصهای رفاه (WellBQ Indicators) قادرند وضعیتهای جسمی، روانی و اجتماعی را به صورت دادهمحور پایش کنند.
۱. فرصت برای اشتغال مولد و امن،
۲. حقوق اجتماعی و گفتوگو،
۳. حمایت کافی از سلامت و زندگی،
۴. برابری و کرامت فردی.
TWH در حقیقت بسط عملکردی همین برنامه است و از دیدگاه اجرایی، همانند چتری بر فراز مؤلفههای OSH، منابع انسانی و رفاه کارکنان عمل میکند.
بنابراین، پیادهسازی موفق TWH در هر سازمان نشانهی دستیابی آن سازمان به مفهوم «کار شایسته» است.
– ۲۵ ٪ کاهش در نرخ حوادث کاری،
– ۳۰ ٪ افزایش در رضایت و اعتماد کارکنان،
– ۱۸ ٪ رشد بهرهوری عملیاتی،
– و ۱۲ ٪ کاهش در غیبت ناشی از بیماری داشتهاند.
این اثرات نشان میدهد اصلاح سیاستهای بهداشتی و رفاهی نه فقط یک اقدام انساندوستانه بلکه **سرمایهگذاری مدیریتی** با بازگشت قابل اندازهگیری است.
در صنعت نفت، برنامههای TWH شامل واحدهای مشاوره تغذیه، پایش خواب، جلسات روانشناسی شغلی و آموزش تعادل کار–زندگی میشود.
در صنایع غذایی، مانند خط تولید بیسکویت یا فرآوری محصولات، اجرای ارگونومی دقیق و پایش کف تولید موجب کاهش صدمات تکراری و افزایش کیفیت خروجی در شیفتهای کاری شده است.
تجربهٔ کشورهای شمال اروپا نشان میدهد پیادهسازی TWH بهصورت همزمان در سطح کارخانه و جامعه (Community Integrated Model) سبب کاهش هزینههای عمومی درمان کارگران تا ۴۲ ٪ شده است.
۱. فقدان شاخصهای رفاهی استاندارد: بسیاری از واحدهای HSE هنوز شاخصهای روانی یا اجتماعی را اندازهگیری نمیکنند.
۲.تمرکز اداری بر ایمنی فیزیکی:لازم است وزارت کار و سازمانهای بالادستی، شاخصهای سلامت روان و اجتماعی را جزو الزامات قانونی قرار دهند.
۳. ضعف آموزش میانرشتهای: تربیت متخصصان HSE با درک سلامت، روانشناسی و مدیریت انسانمحور ضروری است.
۴. فرهنگ کاری ایستا: ایجاد فرهنگ اعتماد و ارتباط میان مدیران و کارکنان برای موفقیت مدل TWH حیاتی است.
– ایجاد واحدهای TWH Lab در دانشگاهها برای تحقیق کاربردی،
– اتصال دادههای سلامت کارگر به سیستمهای تحلیلی سازمانی،
– طراحی کمپینهای داخلی «کار سالم، زندگی سالم» با مشارکت همه کارکنان،
– و گنجاندن ارزیابی رفاه در گزارشهای عملکرد HSE.
مدل TWH نشان میدهد که بهداشت کار، تنها مسئلهای مرتبط با محیط صنعتی نیست؛ بلکه بخشی از معماری سلامت ملی است.
در آینده، سلامت کارگران نه با تعداد تجهیزات حفاظتی بلکه با شاخصهای رفاه، رضایت، و توسعه انسانی سنجیده خواهد شد.
بهداشت کار مدرن یعنی سرمایهگذاری سازمان بر انسان، برای دستیابی به بهرهوری پایدار و عدالت اجتماعی.
بهداشت کار صرفاً یک موضوع فنی یا علمی نیست؛ بلکه در ریشه خود، یک حوزه حکمرانی جهانی است که توسط نهادهای بینالمللی تنظیم و نظارت میشود. ساختار حکمرانی (Governance System) تضمینکننده آن است که سیاستهای ایمنی و سلامت در سراسر جهان با اصول عدالت اجتماعی، توسعه پایدار، و حقوق بشری همسو بماند.
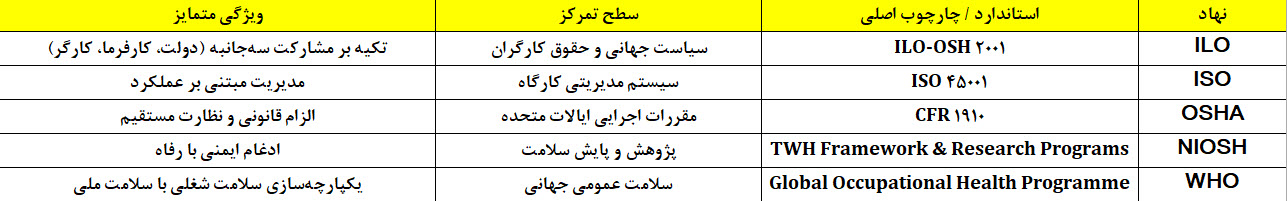
سازمانهای اصلی در این حوزه، یعنی سازمان بینالمللی کار (ILO)، سازمان جهانی بهداشت (WHO)، سازمان ایمنی و بهداشت آمریکا (OSHA) و مؤسسه ملی ایمنی و بهداشت شغلی آمریکا (NIOSH)، چهار رکن اجرایی و سیاستگذار این نظام را تشکیل میدهند.

۱. سطح سیاستگذاری جهانی: توسط ILO و WHO انجام میشود و اصول و قواعد بینالمللی را تعیین میکند.
۲. سطح تنظیم مقررات ملی: کشورها باید چارچوبهای جهانی را با قوانین ملی خود تطبیق دهند.
۳. سطح اجرایی سازمانی: شرکتها و مؤسسات صنعتی موظفند این مقررات را در قالب سامانههای مدیریت ایمنی و سلامت شغلی (OSH Management Systems) اجرا کنند.
این سه سطح، ستونهای حکمرانی کار ایمن جهانی را تشکیل میدهند. در واقع، بهداشت کار زمانی معنا مییابد که در قالب این سه سطح بهصورت منسجم و مبتنی بر داده پیاده شود.
ILO‑OSH ۲۰۰۱ یکی از معتبرترین چارچوبهای جهانی برای طراحی و اجرای سیستم مدیریت ایمنی و سلامت شغلی است. هدف این سند، ارائه اصولی است که از نظر فلسفه و اجرا میان کشورها مشترک باشد. ویژگیهای کلیدی آن عبارتاند از:
۱. اصول سیاستی: تعهد دولت و کارفرما به پیشگیری، بهبود مستمر و مشارکت کارگران.
۲. مدیریت مخاطرات: استفاده از چرخه PDCA (Program–Do–Check–Act) برای کنترل و بازنگری خطرات.
۳. مستندسازی و گزارشدهی: الزام به ثبت تمام رویدادهای شغلی، بیماریها و near miss ها.
۴. آموزش و مشارکت: آموزش کارگران در تصمیمگیریهای ایمنی و سلامت.
این استاندارد در بسیاری از کشورها مبنای تدوین قوانین ملی شده است و با استانداردهای ISO ۴۵۰۰۱ سازگاری کامل دارد.
سازمان بینالمللی استاندارد (ISO) در سال ۲۰۱۸ با همکاری ILO، استاندارد ISO ۴۵۰۰۱:۲۰۱۸ را منتشر کرد که اکنون مرجع جهانی سیستمهای مدیریت ایمنی و سلامت حرفهای محسوب میشود. این استاندارد بر سه اصل استوار است:
۱. رهبری و تعهد: تأکید بر نقش مدیران در فرهنگ ایمنی.
۲. تشخیص ذینفعان: توجه به تمامی افراد و گروههایی که سلامت کار آنها تحت تأثیر است.
۳. بهبود مستمر:تعهد دائمی سازمانها به بررسی و ارتقای سیستم سلامت کاری.
ISO ۴۵۰۰۱ نسبت به OHSAS ۱۸۰۰۱ نسل جدیدتری است که علاوه بر کنترل خطرات، رفاه و مشارکت کارکنان را محور مدل مدیریت قرار داده است.
OSHA (Occupational Safety and Health Administration) از سال ۱۹۷۱ مسئول تدوین قوانین الزامآور ایمنی کار در آمریکا است. قانون اصلی تحت عنوان OSHA Act (۱۹۷۰) سه مفهوم بنیادین دارد:
– حق کارگر برای محیط سالم و ایمن؛
– مسئولیت قانونی کارفرما در ارزیابی و کنترل مخاطرات؛
– نظارت دولتی از طریق بازرسیهای مداوم.
OSHA برنامههای آموزشی و سیاستهای اجرایی را مستقیماً برای صنایع منتشر میکند و به عنوان الگویی از حکمرانی اجرایی در سطح دولت فدرال شناخته میشود.
در کنار OSHA که نقش مقرراتگذار دارد، مؤسسه NIOSH (National Institute for Occupational Safety and Health) مسئول پژوهش و توسعه علمی در حوزه سلامت کارگران است.
وظیفهٔ اصلی NIOSH تولید دادههای علمی، روشهای ارزیابی ریسک، و دستورالعملهای مبتنی بر شواهد است. برنامهٔ Total Worker Health Framework که در قسمت اول معرفی شد، زیرمجموعهٔ همین مؤسسه است.
NIOSH دادههای کار ملی را جمعآوری، مدلهای پیشبینی بیماریهای شغلی را طراحی، و هر سال شاخصهای رفاه کارکنان را منتشر مینماید.
از دهه ۱۹۵۰ تا امروز، همکاری WHO و ILO در قالب برنامهٔ مشترک Global Occupational Health Programme پایهگذار تلاشهای جهانی برای سلامت کارگران شده است. اهداف این برنامه عبارتاند از:
– ترویج عدالت در مراقبتهای سلامت شغلی در کشورهای در حال توسعه؛
– پیشگیری از بیماریهای شغلی (از جمله آلودگی صوتی، تنفسی، و اختلالات اسکلتی)؛
– توسعهٔ نظامهای دادهمحور برای پایش حوادث؛
– ارتقای سلامت زنان کارگر، کارگران مهاجر، و جوامع آسیبپذیر.
بنابراین، بهداشت کار از دیدگاه جهانی نه فقط یک دستور فنی بلکه بخشی از سیاست کلان سلامت همگانی است.
برای همراستایی در جهان، چند مدل تطبیقی میان استانداردهای جهانی شکل گرفته است:
حکمرانی چندسطحی (Multi‑Level Governance) یعنی ارتباط نظاممند میان سطح بینالمللی، ملی و سازمانی در اجرای سیاستها.
در این مدل، دولتها باید به عنوان حلقهٔ واسط میان استانداردهای جهانی و واقعیتهای داخلی عمل کنند. مثلاً قانون کار ایران میتواند براساس ILO C155 بهروز شود تا شاخصهای رفاهی و روانی کارکنان نیز تحت نظارت قرار گیرد.
شرکتها نیز باید علاوه بر رعایت الزامات قانونی، از طریق سیستمهای مدیریت ایمنی و سلامت سازمانی (مثل ISO ۴۵۰۰۱) نمونههای داخلی از موفقیت این حکمرانی را ایجاد کنند.
اجرای مؤثر سیستم بهداشت کار در هر سازمان مستلزم وجود اصول زیر است:
۱. شفافیت (Transparency): ثبت دادههای سلامت و حوادث بهصورت قابل ردیابی.
۲. پاسخگویی (Accountability):تعیین مسئول مستقیم برای هر حوزهٔ خطر.
۳. کارایی (Effectiveness): تمرکز منابع بر کنترل عوامل با بیشترین تأثیر خطر.
۴. مشارکت ذینفعان (Stakeholder Participation): از کارگران تا مدیریت ارشد باید در تصمیمگیریها سهیم باشند.
۵. بهبود مستمر (Continuous Improvement): ایجاد سیستم بازخورد و ارزیابی دورهای عملکرد سلامت کارگر.
این اصول همان سازوکارهایی هستند که استانداردهای جهانی بر پایهٔ آنها طراحی شدهاند.
در ایران، نظام ایمنی و بهداشت حرفهای نیاز به هماهنگی نزدیکتر با مدلهای جهانی دارد. پیشنهادهای اصلی عبارتاند از:
۱. تدوین سند ملی OSH بر اساس ILO‑OSH ۲۰۰۱ و ISO ۴۵۰۰۱.
۲. ایجاد کمیتهٔ حکمرانی سلامت کار در وزارت تعاون، کار و رفاه اجتماعی.
۳. راهاندازی مرکز پایش سلامت کارگر در سطوح ملی و استانی، با همکاری دانشگاهها و صنایع.
۴. همسانسازی دادههای بیماریهای شغلی در سامانه اطلاعات سلامت (سیب).
۵. توسعهٔ آموزش مدیران در حوزهٔ حاکمیت سلامت و مسئولیت اجتماعی (CSR).
اجرای چنین مدلی، ایران را در مسیر همراستا با شاخصهای سلامت جهانی قرار میدهد.
در قرن بیستویکم، ترکیب پیچیدهای از فناوریهای نوین، تغییر الگوهای کار، فشارهای روانی–اجتماعی و شرایط زیستمحیطی جهانی، مجموعهای جدید و متنوع از عوامل خطر شغلی را ایجاد کرده است. در گذشته، خطرات شغلی عمدتاً فیزیکی و مکانیکی بودند، اما امروز مخاطرات شغلی چندبعدی شامل فیزیکی، شیمیایی، بیولوژیکی، ارگونومیک و روانی–اجتماعی، همزمان بر سلامت کارگران اثر میگذارند.

شناخت دقیق این عوامل و بیماریهای ناشی از آنها برای طراحی برنامههای پیشگیری چندسطحی و پیادهسازی الگوی Total Worker Health (TWH) حیاتی است.
طبق دستهبندی سازمان جهانی کار (ILO) و سازمان جهانی بهداشت (WHO)، عوامل خطر شغلی را میتوان در پنج گروه اصلی قرار داد:
۱. خطرات فیزیکی (Physical Hazards):
– سر و صدای مداوم (Noise Exposure)
– ارتعاش (Vibration)
– گرما و سرمای شدید (Thermal Stress)
– تابشهای یونیزان و غیر یونیزان (Radiation)
– روشنایی نامناسب (Poor Lighting)
۲. خطرات شیمیایی (Chemical Hazards):
– تماس با گازها، بخارات و دودهای سمی
– حلالها (Solvents)
– فلزات سنگین مانند سرب و جیوه
– مواد سرطانزا (Carcinogens)
– گردوغبار معدنی و صنعتی (Industrial Dusts)
۳. خطرات بیولوژیکی (Biological Hazards):
– باکتریها، ویروسها و قارچها
– انگلهای شغلی (Occupational Parasites)
– آلرژنهای بیولوژیک
– ترشحات خونی و مایعات بدن
۴. خطرات ارگونومیک (Ergonomic Hazards):
– حرکات تکراری (Repetitive Motion)
– بلندکردن بار سنگین
– وضعیت نامناسب بدن هنگام کار
– طراحی غیراصولی ایستگاه کاری
۵. خطرات روانی–اجتماعی (Psychosocial Hazards):
– فشار روانی طولانیمدت (Chronic Stress)
– اضطراب شغلی
– بیثباتی امنیت شغلی
– کار بیش از حد یا در شیفتهای غیرمعمول
– آزار یا تبعیض سازمانی
در رویکردOccupational Health مدرن، بیماریهای شغلی نهتنها شامل موارد سنتی مانند آلودگی صوتی یا سیلیکوزیس هستند، بلکه طیف وسیعی از بیماریهای مزمن و روانی را نیز در بر میگیرند. نمونههای شاخص عبارتاند از:
۱. بیماریهای سیستم تنفسی:
– آسم شغلی (Occupational Asthma)
– بیماری انسدادی مزمن ریه (COPD)
– سیلیکوزیس و آزبستوزیس
۲. بیماریهای شنیداری:
– کمشنوایی ناشی از نویز (Noise-Induced Hearing Loss)
– وزوز گوش (Tinnitus)
۳. اختلالات اسکلتی–عضلانی:
– سندرم تونل کارپ (Carpal Tunnel Syndrome)
– کمردرد مزمن ناشی از وضعیت کاری نامناسب
۴. بیماریهای پوستی:
– درماتیت تماسی (Contact Dermatitis)
– سرطان پوست ناشی از تماس با مواد شیمیایی یا اشعه UV
۵. بیماریهای روانی مرتبط با کار:
– فرسودگی شغلی (Burnout Syndrome)
– افسردگی ناشی از فشار کاری
– اضطراب اجتماعی در محیطهای پرتنش
۶. بیماریهای قلبی–عروقی مرتبط با فشار کاری بالا:
– پرفشاری خون ناشی از استرس
– بیماری کرونری قلب
ظهور فناوریهای نوین مانند هوش مصنوعی، چاپ سهبعدی، نانومواد و انرژیهای نو، مرور تازهای بر مفهوم خطرات شغلی ایجاد کرده است:
– نانوذرات: امکان نفوذ به عمق ریه و گذر از سدهای بیولوژیک
– کار با رباتها:کاهش خطرات فیزیکی اما ایجاد فشارهای روانی–شناختی
– کار از راه دور (Telework): حذف خطرات فیزیکی سنتی اما افزایش خطرات ارگونومیک و انزوای اجتماعی
– واقعیت مجازی (VR) و واقعیت افزوده (AR): ایجاد فشار چشمی و اختلالات تمرکز
ILO Factsheets 2023، سالانه بیش از ۲٫۷ میلیون نفر در جهان بر اثر بیماریها و حوادث شغلی جان خود را از دست میدهند، که حدود ۸۶٪ آنها مربوط به بیماریهای شغلی هستند.
WHO Global Burden of Disease Study نشان میدهد افزایش بیماریهای روانی ناشی از کار در دهه اخیر رشد ۷۰٪ داشته است.
در ایران، طبق گزارش مرکز تحقیقات و تعلیمات حفاظت فنی و بهداشت کار (۱۴۰۱)، بیشترین بیماریهای شغلی ثبت شده مربوط به سیستم تنفسی و اسکلتی–عضلانی بوده است.
مدل Total Worker Health میگوید خطرات شغلی اغلب با سبک زندگی و شرایط خارج از کار تعامل دارند. بهعنوان مثال، کارگری که در معرض نوتروژنهای شیمیایی است و همزمان دخانیات مصرف میکند، ریسک بیماری ریوی او چند برابر خواهد بود.
بنابراین، مداخلات باید ترکیبی باشند: حذف یا کاهش عوامل خطر محیطی + آموزش سبک زندگی سالم + پایش روانی–اجتماعی.
۱. Engineering Controls: تغییر محیط یا فرایند برای حذف یا کاهش خطر (سیستمهای تهویه، عایقبندی، رباتیک).
۲. Administrative Controls: طراحی سیاست کاری، زمانبندی شیفتها، محدودیت زمان تماس با مواد خطرناک.
۳. Personal Protective Equipment (PPE): استفاده هوشمندانه از تجهیزات حفاظتی متناسب با خطر.
رویکرد TWH اضافه میکند:
– برنامههای پایش سلامت،
– مشاوره تغذیه و ورزش،
– مدیریت استرس،
– و برنامههای بازتوانی پس از آسیب.
چالشهای اصلی عبارتاند از:
– عدم شناسایی کامل خطرات جدید (مثل نانومواد) در قوانین محلی
– ضعف پایش روانی–اجتماعی در محیطهای کاری
– کمبود دادههای جامع بیماریهای شغلی در کشورهای در حال توسعه
– وابستگی بیشازحد به PPE بهجای حذف منبع خطر
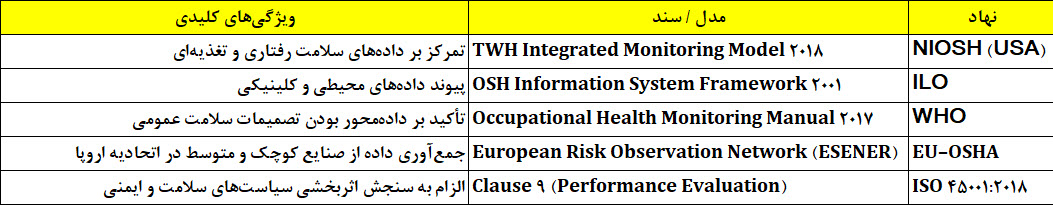
پایش و ارزیابی سلامت کارگران قلب تپندهی نظام بهداشت کار مدرن است. بدون داده، هیچ تصمیم مدیریتی در حوزهٔ ایمنی و سلامت معنیدار نیست. از اوایل دهه ۱۹۸۰ تا امروز، مفهوم Occupational Health Surveillance از «معاینات دورهای ساده» به سامانههای هوشمند چندمنبعی ارتقا یافته است که اطلاعات جسمی، روانی، اجتماعی و زیستمحیطی نیروی کار را بهصورت بلادرنگ تحلیل میکنند.

در منطق Total Worker Health (TWH)، پایش سلامت فقط برای تشخیص بیماری نیست؛ بلکه برای پیشبینی، پیشگیری و بهبود مستمر طراحی میشود. این تحول، مسیر یکپارچهسازی علم داده و سیاستهای HSE را شکل داده است.
در ادبیات علمی، این دو اصطلاح هممعنی نیستند:
– Monitoring: گردآوری پیوسته دادههای سلامت و محیط کار برای آگاهی از تغییرات جاری.
– Surveillance: تجزیه و تحلیل سیستماتیک دادهها برای کشف الگوهای بیماری، عوامل خطر و تصمیمهای مدیریتی.
مرز تفاوت میان آن دو در «هدف» و «دامنه» است: Monitoring نوعی مشاهده مداوم است، در حالی که Surveillance یک فرآیند هوشمندانه برای تصمیمسازی مبتنی بر داده محسوب میشود.
طبق چارچوب بینالمللیILO–WHO Joint Committee on Occupational Health, نظام پایش مؤثر باید حداقل پنج رکن داشته باشد:
۱. دادههای سلامت فردی: معاینات پزشکی اولیه، تاریخچه بیماری و شاخصهای حیاتی کارگر.
۲. دادههای محیطی: اندازهگیری آلایندهها، نویز، ارتعاش، روشنایی و پارامترهای ارگونومیک.
۳. دادههای روانی–اجتماعی: میزان استرس، رضایت شغلی، ارتباطات و حمایت اجتماعی.
۴. دادههای سازمانی: نرخ حوادث، near miss، ساعات کار، و شیفتها.
۵. دادههای بیرونی: وضعیت اجتماعی–اقتصادی و شرایط آبوهوایی منطقه.
ترکیب این پنج داده، پایهٔ تصمیمهای علمی در بهداشت کار را میسازد.
این هماهنگی جهانی باعث شده پایش سلامت کارگر بخش جداییناپذیر از حکمرانی ایمنی در همه کشورها گردد.
(Health Monitoring Cycle)
چرخه پایش علمی، بر اساس مدل PDCA (Plan–Do–Check–Act) به شکل زیر تعریف میشود:
۱. برنامهریزی (Plan): شناسایی اهداف سلامت و خطرات اصلی کارگاه.
۲. اجرا (Do): جمعآوری دادهها از منابع انسانی، کلینیکی و محیطی.
۳. ارزیابی (Check): تحلیل آماری، تعیین روند و تشخیص انحرافها.
۴. اقدام اصلاحی (Act): بازنگری سیاستها و اجرای اقدامات پیشگیرانه.
در محیط صنعتی مدرن، این چرخه معمولاً در بستر نرمافزارهای Occupational Health Dashboard پیاده میشود.
شاخصها بر دو دستهٔ انسانی و سیستمی تقسیم میشوند:
– شاخصهای انسانی: فشار خون، BMI، شاخص خواب، تست شنوایی، آزمون بینایی، بررسی استرس.
– شاخصهای سیستمی:نرخ حوادث، غیبت ناشی از بیماری، ساعات کار سالم، نرخ ترک خدمت بهدلیل فرسودگی.
NIOSH Performance Metrics ۲۰۲۲ نشان میدهد سازمانهایی که حداقل ۸ شاخص کلیدی را هر ماه پایش میکنند، ۲۲٪ کاهش بیماریهای مزمن شغلی دارند.
ورود IoT، هوش مصنوعی و سنسورهای پوشیدنی انقلابی در پایش سلامت کار ایجاد کرده است:
۱. Wearable Sensors: پایش علائم حیاتی (Heart Rate، دما، رطوبت بدن).
۲. Smart Environment Sensors: اندازهگیری همزمان نویز، ذرات، گازها.
۳. Machine Learning Analytics: تحلیل روند بیماریهای شغلی و پیشبینی ریسک.
۴. Blockchain Health Records: ثبت امن دادهها برای جلوگیری از تخلف یا تحریف اطلاعات سلامت.
در کارخانههای پیشرو، دادهها بهصورت برخط با سامانه ERP و HSE یکپارچه میشوند و گزارش سلامت هر کارگر روزانه بهروزرسانی میشود.
در گذشته مانیتورینگ سلامت روان کارکنان نادیده گرفته میشد، اما امروز بخش جداییناپذیر نظام TWH است. ابزارهای رسمی شامل:
– Burnout Assessment Scale (BAS)
-Job Stress Survey – JSS
– Work–Life Balance Index (WLBI)
پایش دورهای استرس و رضایت کاری، امکان طراحی سیاستهای حمایتی مانند استراحت فعال، مشاوره روانی، و برنامههای ورزشی در محیط کار را فراهم میکند.
در ایران، نظام پایش سلامت کارگران عمدتاً در سطح معاینات اولیه و دورهای مستقر است، اما هنوز با مدل دادهمحور فاصله دارد. چالشهای اصلی عبارتاند از:
۱. عدم وجود پایگاه داده ملی سلامت کارگر؛
۲. تمرکز بیشازحد بر فرمهای اداری به جای تحلیل علمی؛
۳. کمبود تجهیزات پایش محیطی در صنایع کوچک و متوسط؛
۴. ناهماهنگی بین وزارت کار، وزارت بهداشت و سازمان بیمه.
در مقابل، طرحهای پایلوت مستقر در صنایع نفت و فولاد نشان دادهاند که استفاده از سامانههای دیجیتال پایشگر تا ۳۵٪ هزینه درمان کارکنان را کاهش داده است.
برای موفقیت هر نظام پایش، باید پنج اصل بنیادین رعایت شود:
۱. اعتبار داده (Data Validity): اندازهگیریها باید از ابزارهای کالیبرهشده و تأییدشده حاصل شوند.
۲. حریم خصوصی (Data Privacy):اطلاعات فردی کارگران مطلقاً محرمانه باشد.
۳. یکپارچگی سازمانی (System Integration): ارتباط مستقیم با واحدهای منابع انسانی، HSE و پزشکی.
۴. تحلیل هوشمند (Analytics): استفاده از الگوریتمهای آماری و یادگیری ماشین برای کشف الگوهای پنهان.
۵. بازخورد تصمیمی (Decision Feedback): نتایج تحلیل باید بهصورت گزارش ساختارمند در اختیار مدیران قرار گیرد تا مراحل اصلاحی اجرایی شوند.
تحقیقات NIOSH در ۲۰۲۳ نشان داد سازمانهایی که نظام پایش فعال دارند:
– غیبت ناشی از بیماری را تا ۲۸٪ کاهش دادهاند،
– نرخ حوادث را تا ۳۲٪ کاهش دادهاند،
– رضایت شغلی را ۱۵٪ افزایش دادهاند،
– و بازدهی خالص تولید را حدود ۱۰٪ افزایش دادهاند.
این یافتهها تأییدی عینی بر رابطهٔ مستقیم میان **سلامت کارگر و بهرهوری** است.
در رویکرد جامع TWH، پایش سلامت باید چهار سطح داده را پوشش دهد:
۱.Data Collection: گردآوری دادههای محیط کار و فردی.
۲. Data Integration:ترکیب دادهها در یک بانک مرکزی.
۳. Predictive Analytics: پیشبینی بیماری یا حادثه پیش از وقوع.
۴. Preventive Action: اقدام اصلاحی مبتنی بر داده.
مدیریت مبتنی بر «پیشبینی بهجای واکنش» جوهرهٔ این مدل است.
در قلب هر نظام بهداشت حرفهای، «ارزیابی ریسک» قرار دارد؛ علمی که میان شناخت خطرات و تصمیمگیری مدیریتی پیوند برقرار میکند. بدون ارزیابی ریسک، هیچ اقدام پیشگیرانهای مبنا و اولویت علمی نخواهد داشت. سازمانهای بینالمللی از جمله ILO، WHO، OSHA، NIOSH و ISO ۴۵۰۰۱ ارزیابی ریسک را زیربنای تمام برنامههای ایمنی و سلامت میدانند.

ارزیابی ریسک در حوزه بهداشت کار، فقط بررسی احتمال وقوع حادثه نیست، بلکه تحلیل جامع بین احتمال بروز بیماریهای شغلی، شدت آثار، و کارایی اقدامات کنترلی است. این فرآیند در چارچوب الگوی Total Worker Health (TWH) نهتنها در محیط کار، بلکه در تعامل میان شغل، سبک زندگی و وضعیت روانی کارگر انجام میشود.
ریسک (Risk) حاصل ضرب احتمال وقوع خطر در شدت پیامد آسیب است. برای کنترل ریسک، باید چرخهای سیستماتیک اجرا شود که با مدل کلاسیک Plan–Do–Check–Act (PDCA) همخوانی دارد:
۱. شناسایی خطر (Hazard Identification)
۲. ارزیابی ریسک (Risk Assessment)
۳. تصمیم برای کنترل (Risk Management)
۴. بازنگری و بهبود مستمر
این چرخه در استاندارد ISO ۴۵۰۰۱:۲۰۱۸، Clause ۶.۱.۲ بهصراحت توصیه شده است و اساس تدوین طرحهای حفاظتی و درمانی در محیط کار محسوب میشود.
شامل بررسی کلیه عوامل فیزیکی، شیمیایی، بیولوژیک، ارگونومیک و روانی–اجتماعی در محیط کار است.
منابع اطلاعاتی عبارتاند از:
– سوابق بیماریهای شغلی
– معاینات دورهای
– بازرسیهای ایمنی و پایش محیطی
– دادههای حوادث و شبهحوادث (Near Misses)
در این مرحله میزان احتمال وقوع و شدت پیامد با استفاده از روشهای منطقی یا ریاضی محاسبه میشود. مدلهای مرسوم:
– Qualitative Model: ارزیابی در سطوح Low / Medium / High
– Semi‑Quantitative Model: امتیازدهی عددی به احتمال و شدت (مثلاً از ۱ تا ۵)
– Quantitative Model: محاسبه نرخ وقوع و اکثر پیامدها بر اساس دادههای آماری واقعی.
مقایسه نتایج تحلیل با معیارهای پذیرش ریسک سازمان. اگر سطح ریسک بالاتر از حد قابل قبول باشد، باید اقدامات کنترلی طراحی شوند.
در رویکرد پیشگیرانه، همیشه اصل Hierarchy of Controls رعایت میشود:
۱. Elimination:حذف منبع خطر
۲. Substitution:جایگزینی ماده یا فرایند خطرناک با نوع کمخطر
۳. Engineering Controls: طراحی سیستمهای تهویه، قرنطینه و عایق
۴. Administrative Controls: سیاستگذاری، آموزش، چرخش شغلی
۵. Personal Protective Equipment (PPE): آخرین سد ایمنی فردی
سازمانها برای استانداردسازی فرآیند ارزیابی ریسک از مدلهای مختلف استفاده میکنند:
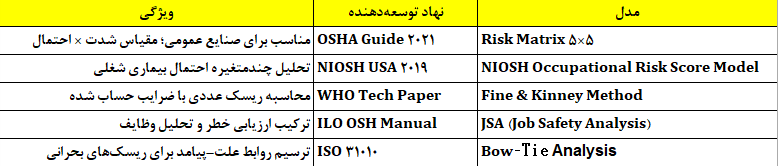
هر سازمان باید با توجه به نوع فرایند، حجم نیروی کار و سطح فناوری، مدل مناسب را انتخاب کند.
بخش تخصصی بهداشت حرفهای، علاوه بر ریسک حوادث، به ریسک ابتلا به بیماریهای مزمن میپردازد. فرآیند استاندارد شامل سه گام است:
۱. Exposure Assessment: تعیین میزان تماس کارگر با عامل زیانآور در زمان و مکان مشخص.
۲. Dose–Response Assessment: تحلیل رابطه بین دوز مواجهه و پاسخ بیولوژیک بدن.
۳. Risk Characterization: ترکیب دادههای تماس و پیامد برای برآورد احتمال بیماری.
مثلاً در مواجهه با سیلیس، اگر غلظت متوسط گردوغبار از حد مجاز TLV–TWA (NIOSH)فراتر رود، احتمال بروز سیلیکوزیس در طول پنج سال بیش از ۴۰٪ افزایش مییابد.
عوامل استرس، تبعیض، بیثباتی شغلی و فشار زمانی نیز باید با ابزارهای روانسنجی اندازهگیری شوند. الگوهای معتبر جهانی عبارتاند از:
– Copenhagen Psychosocial Questionnaire (COPSOQ)
– Job Content Questionnaire (JCQ)
– Stress Analysis Matrix (WHO Workplace Stress Toolkit)
نتایج این ارزیابیها به برنامههای پیشگیری از فرسودگی شغلی و افزایش تابآوری کارکنان منتهی میشود.
مدیریت پیشگیرانه مجموعهای از اقدامات نظاممند برای کاهش احتمال وقوع و شدت اثر خطرات است. رکن اصلی آن بر تحلیل دادههای ارزیابی ریسک و تصمیمات مدیریتی دادهمحور است. انواع مدیریت پیشگیرانه:
۱.مدیریت پیشگیرانه پروژهای (Project‑Based Preventive Management): برای فرآیندهای خاص صنعتی.
۲. مدیریت پیشگیرانه سیستمی (Systemic): بر پایه استانداردهای HSE MS.
۳. مدیریت پیشگیرانه رفتاری (Behavioral): تمرکز بر تغییر نگرش و رفتار کارکنان.
۴. مدیریت پیشگیرانه پزشکی (Medical Preventive): بر معاینات هدفمند و واکسیناسیون دورهای مبتنی است.
در الگوهای نوین HSE، تصمیمگیری باید بر اساس دادههای علمی انجام شود. چرخه چهارمرحلهای زیر منطبق بر رویکرد TWH است:
۱. Data Acquisition: جمعآوری دادههای محیطی و سلامت کارگر
۲. Risk Modeling: تحلیل داده با مدلهای آماری و یادگیری ماشین
۳. Action Design: تدوین برنامههای پیشگیرانه یا اصلاحی
۴. Outcome Review: ارزیابی آثار اقتصادی و انسانی تصمیم
نتایج پژوهشهای NIOSH (۲۰۲۳) نشان میدهد سازمانهایی که از الگوریتمهای پیشبینیگر ریسک استفاده میکنند، نرخ بیماریهای تنفسی شغلی را تا ۲۹٪ کاهش دادهاند.
در سطح کلان، ارزیابی ریسک مبنای حکمرانی سلامت شغلی (OSH Governance) است. بدون تحلیل دادههای ریسک، هیچ سیاست ملی یا صنعتی قابل پایش و اعتبارسنجی نیست.
در چارچوب ILO–OSH ۲۰۰۱، ارزیابی ریسک نقش پایهای در سه اصل دارد:
– تصمیمسازی علمی،
– نظارت مشارکتی سهجانبه (دولت، کارفرما، کارگر)،
– و گزارشدهی شفاف.
در کشورهایی مانند ایران، چالشهایی در پیادهسازی کامل ارزیابی ریسک بیماریهای شغلی وجود دارد:
– فقدان بانکهای داده استاندارد و نرمافزارهای تحلیلی؛
– کمبود متخصصان ارزیابی ریسک پیشرفته؛
– تمرکز ناکافی بر خطرات روانی–اجتماعی؛
– وابستگی تصمیمات به فرمهای بازرسی سطحی بهجای تحلیل آماری.
پیشنهاد اصلاحی استاد یاوری در سطح راهبردی میتواند تدوین «مرکز داده ملی مخاطرات شغلی» با مدیریت هیبریدی انسانی–دیجیتال باشد، تا کشور بتواند شاخصهای پایش و پیشگیری را بهصورت مستمر بهروزرسانی کند.
هیچ نظام بهداشت و ایمنی موفق بدون فرهنگ سازمانی ایمن پایدار نخواهد بود. آموزش و فرهنگسازی ایمنی همانقدر اهمیت دارد که تجهیزات حفاظتی یا ارزیابی ریسک. در رویکرد Total Worker Health (TWH)، آموزش و رفتار ایمن نه یک اقدام مقطعی بلکه یک فرایند اجتماعیِ یادگیری سازمانی است که باید در همه سطوح (مدیریتی، فنی و فردی) نهادینه شود.

سازمانهایی که فرهنگ ایمنی را محور اصلی خود میدانند، کاهش میانگین حوادث شغلی را تا حدود ۶۰٪ و افزایش رضایت کارکنان را تا ۳۵٪ گزارش کردهاند (بر اساس دادههای OSHA ۲۰۲۳).
فرهنگ ایمنی (Safety Culture) مجموعهای از باورها، ارزشها، نگرشها و رفتارهایی است که ایمنی را بهعنوان «ارزش اصلی سازمان» معرفی میکند، نه فقط یک الزام اداری.
به تعبیر کلارک و کوپر (Cooper & Clarke, ۱۹۹۶)، فرهنگ ایمنی زمانی شکل میگیرد که افراد «ایمنی را بخشی از هویت حرفهای خود بدانند».
چهار سطح اصلی فرهنگ ایمنی عبارتاند از:
۱. فرهنگ واکنشی (Reactive):ایمنی فقط هنگام حادثه مطرح میشود.
۲. فرهنگ وابسته (Dependent): رعایت ایمنی بر اساس نظارت مدیران انجام میگیرد.
۳. فرهنگ مستقل (Independent): افراد شخصاً مسئول رفتار ایمن خود هستند.
۴. فرهنگ بینوابسته (Interdependent): کارکنان احساس مسئولیت جمعی در برابر سلامت یکدیگر دارند.
هدف آموزش در سطح TWH، ارتقای سازمان از سطح وابسته به سطح بینوابسته است.
آموزش مهمترین ابزار تغییر نگرش و رفتار ایمنی است، نه صرفاً انتقال اطلاعات فنی. اهداف آموزش باید شامل موارد زیر باشد:
– درک ریسکهای محیط کار و پیامدهای آنها؛
– توسعه مهارتهای تصمیمگیری ایمن؛
– تقویت حس مسئولیت فردی و گروهی؛
– ترویج ارتباطات شفاف و باز میان مدیریت و کارکنان.
مدلهای جهانی آموزش ایمنی بر اساس سه لایه عمل میکنند:
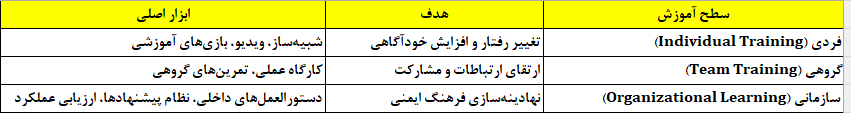
۱. Behavior‑Based Safety (BBS):
تمرکز بر مشاهده رفتار واقعی در محیط کار و اصلاح الگوهای نادرست از طریق بازخورد مثبت. در این مدل، آموزش رفتار ایمن از طریق یادگیری اجتماعی انجام میشود.
۲. Human Factors Approach:
بر شناخت خطاهای انسانی، طراحی ارگونومیک محیط کار و آموزش شناختی تأکید دارد. نمونهٔ بارز آن در چارچوبهای NIOSH و Human Factors Task Force (۲۰۲۰) بهکار گرفته شده است.
۳. Safety Culture Maturity Model (Hudson Model):
برای اندازهگیری سطح بلوغ فرهنگی از واکنشی تا بینوابسته طراحی شده است و شاخصهای دقیق ارزیابی رفتار، ارتباط و رهبری ایمنی دارد.
۴. ILO Training Matrix (۲۰۱۹):
بر آموزش چندسطحی متناسب با نقشها تأکید دارد: کارگر، سرپرست، ایمنیافسر و مدیرعامل.
استاندارد ISO ۴۵۰۰۱ در Clause ۷.۳ (آگاهی، آموزش، صلاحیت) مشخص میکند:
– افراد باید درک کنند چگونه کار آنها به ایمنی سازمان تأثیر میگذارد.
– آموزش باید مستمر، مستند، و قابل ارزیابی باشد.
– نتایج آموزش باید در شاخصهای عملکرد HSE منعکس گردد.
سازمانی که این بند را بهصورت دادهمحور پیاده میکند میتواند میزان غیبت ناشی از حادثه را تا ۲۵٪ کاهش دهد (مطابق داده BSI Report ۲۰۲۲).
یک برنامه آموزش ایمنی مؤثر باید ویژگیهای زیر را داشته باشد:
۱. تحلیل نیاز آموزشی (Training Needs Analysis): شناسایی شکاف دانشی و رفتاری کارکنان.
۲. تعیین اهداف یادگیری قابلاندازهگیری (SMART Objectives).
۳. روشهای آموزشی چندرسانهای:استفاده از شبیهساز، واقعیت مجازی، فیلمهای آموزشی و بازیهای جدی.
۴. ارزیابی اثربخشی: با استفاده از مدل Kirkpatrick (Reaction–Learning–Behavior–Results).
۵. بازخورد مستمر: بهروزرسانی محتوای آموزشی متناسب با تغییرات فناوری و رفتار.
فرهنگ ایمنی از رأس سازمان آغاز میشود. رفتار رهبران مهمتر از شعارهاست. رهبران باید:
– با حضور میدانی (Walk the Talk) تعهد خود را نشان دهند؛
– حوادث را نه بهعنوان شکست، بلکه فرصت یادگیری بدانند؛
– پاداش رفتار ایمن و گزارش خطر را رسمی کنند؛
– نترسانند؛ تشویق کنند.
بر اساس مطالعهٔ NIOSH (۲۰۲۲)، در سازمانهایی که مدیران حداقل ماهی یکبار در جلسات ایمنی شرکت میکنند، نرخ حادثه ۲۰٪ پایینتر است.
فرهنگ ایمنی مثبت مستقیماً با سلامت روانی و انگیزه کارکنان مرتبط است.
کارگرانی که احساس میکنند «ایمنیشان اهمیت دارد»، اعتماد بیشتری نشان میدهند، خلاقتر عمل میکنند و در تصمیمگیریهای جمعی مشارکت بالاتری دارند.
مدل WHO Health Promoting Workplace Framework ثابت کرده است که سلامت روان و فرهنگ ایمنی دو روی یک سکهاند.
در صنایع ایران، آموزش ایمنی غالباً به دورههای تئوریک کوتاه محدود است؛ چالشها عبارتاند از:
– عدم پیوند آموزش با ارزیابی عملکرد؛
– کمبود منابع چندرسانهای و مربیان مجرب؛
– نبود نقشه فرهنگ ایمنی ملی (National Safety Culture Map).
پیشنهاد راهبردی استاد یاوری:
ایجاد _«مرکز تعالی آموزش فرهنگ ایمنی و رفتار سالم»_ با محوریت دادههای پژوهشی دانشگاه شهید اشرفی؛ این مرکز میتواند به الگویی ملی برای حاکمیت فرهنگی TWH تبدیل شود و آموزش مجازی چندسطحی را طراحی نماید.
برای ارزیابی وضعیت فرهنگی میتوان از شاخصهای زیر استفاده کرد:
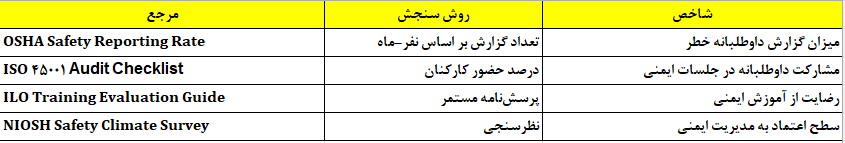
تفسیر منظم این شاخصها نشان میدهد آیا رفتارهای ایمن در حال درونی شدناند یا خیر.
ارتباط مؤثر، پایهٔ رفتار ایمن است. محتوای آموزشی باید با _زبان ساده، شفاف و تصویری_ نوشته شود و از اصطلاحات فنی بدون توضیح اجتناب گردد.
کارگران باید بدانند چرا دستورالعملی صادر شده، نه صرفاً چهکاریانجام دهند.
مطابق ILO Communication for Safety Toolkit ۲۰۲۲، ارتباط مبتنی بر «دلیل و اثر» درک خطر را تا ۴۵٪ افزایش میدهد.
رفتار ایمن باید تشویق شود، نه تحمیل. برنامههای مؤثر جهانی شامل موارد زیرند:
– سیستم امتیاز ایمنی فردی،
– مسابقات رفتار ایمن (Safe Behavior Challenge)،
– پاداش گروهی برای کاهش حوادث،
– معرفی «سفیران ایمنی» در هر بخش.
تشویقها باید فوری، منصفانه و مرتبط با عملکرد واقعی باشند تا درونی شوند.
سلامت روان نیروی کار، بخش حیاتی و اغلب مغفول ماندهٔ بهداشت حرفهای است. در چارچوب Total Worker Health (TWH)، سازمانهای پیشرو میدانند که عملکرد کارکنان نهتنها به سلامت جسمی، بلکه به ثبات روانی، مهارتهای مقابله با فشار، و میزان تابآوری وابسته است.
بر اساس گزارش WHO (۲۰۲۲)، مشکلات روانی شغلی سالانه سبب از دست رفتن حدود ۱۲ میلیارد روز کاری در جهان میشود که هزینهای معادل هزاران میلیارد دلار دارد. این آمار تأکید میکند که مراقبت از سلامت روان نهتنها مسئولیت اخلاقی، بلکه راهبرد اقتصادی است.

سلامت روان شغلی، وضعیتی است که در آن کارگر توانایی مدیریت استرس روزانه، حفظ روابط کاری مثبت، و تصمیمگیری مؤثر در مواجهه با چالشهای شغلی را دارد.
شاخصهای سلامت روان شغلی عبارتاند از:
– ثبات هیجانیدر برابر فشار کاری
– انگیزه و اشتیاق شغلی
– توانایی همکاری و حل تعارض
– احساس امنیت شغلی و معنای کار
سازمانهایی که این شاخصها را پایش میکنند، احتمال ترک شغل داوطلبانه را تا ۴۰٪ کاهش میدهند.
تابآوری یعنی توانایی بازگشت به عملکرد مطلوب پس از مواجهه با استرس یا بحران. در سطح سازمانی، تابآوری نوعی «سیستم ضربهگیر» است که از فرسودگی شغلی پیشگیری میکند.
چهار مؤلفه اصلی تابآوری کارکنان:
۱. خودآگاهی هیجانی (Emotional Self‑Awareness)
۲. مهارتهای مقابله (Coping Skills)
۳. شبکه حمایتی (Social Support)
۴. انعطاف شناختی (Cognitive Flexibility)
طبق یافتههای NIOSH (۲۰۲۳)، مهمترین استرسورهای شغلی عبارتاند از:
– فشار زمانی بالا و حجم کار سنگین
– بیثباتی قراردادها و اشتغال
– نبود کنترل بر وظایف کاری
– محیطهای کاری پرتنش از نظر روابط انسانی
– فقدان حمایت از مدیریت
– تبعیض یا آزار شغلی
این عوامل اگر مدیریت نشوند، به اختلالات اضطرابی، افسردگی، فرسودگی شغلی (Burnout) و حتی مشکلات قلبی–عروقی منجر میشوند.
۱. WHO Healthy Workplace Model (2010):
چهار عرصه عمل: محیط فیزیکی، محیط روانی–اجتماعی، منابع سلامت فردی، و تعامل جامعه–سازمان.
۲. ILO Guidelines on Occupational Safety and Health Management (ILO–OSH ۲۰۰۱):
الزام پایش سلامت روانکارگران بهعنوان بخشی از ریسکهای شغلی.
۳. ISO ۴۵۰۰۳:۲۰۲۱ (Psychological Health & Safety at Workplace):
نخستین استاندارد جهانی در مدیریت بهداشت روانی محیط کار؛ شامل سیاستگذاری، ارزیابی خطرات روانی، و مداخله سازمانی.
۴. NIOSH Total Worker Health® Framework:
ادغام برنامههای رفاهی، پیشگیری بیماری، و آموزش تابآوری.
ابزارهای معتبر ارزیابی:
– GHQ‑۱۲ (General Health Questionnaire):پایش سلامت کلی روانی
– Maslach Burnout Inventory: اندازهگیری فرسودگی در سه بعد (هیجانی، مسخ شخصیت، کاهش موفقیت)
– Copenhagen Psychosocial Questionnaire (COPSOQ):سنجش جامع فشارهای روانی–اجتماعی
– Resilience Scale (RS‑۱۴): اندازهگیری قدرت بازگشت از استرس
ارزیابی باید محرمانه، داوطلبانه، و با بازخورد حمایتی انجام شود.
– طراحی مشاغل با حجم کار و زمانبندی واقعبینانه
– حمایت مدیریتی فعال و حضور رهبران در بحرانها
– سیاست منع هرگونه آزار و تبعیض
– فضاهای استراحت و بازتوانی روانی در محل کار
– برنامههای تشویقی برای فعالیتهای ورزشی و تفریحی
– آموزش مدیریت استرس و ذهنآگاهی (Mindfulness)
– تمرین تنفس عمیق و آرامسازی عضلانی
– حفظ تعادل کار–زندگی
– ایجاد شبکه ارتباطی حمایتی خارج از محیط کار
– ترکیب پایش سلامت جسمی و روانی
– مشاوران سلامت پیشگیرانه در خط تولید
– برنامه بازتوانی روانی پس از حوادث کاری
۱. پیشگیری اولیه:حذف یا کاهش عوامل استرسزا (مثلاً اصلاح شیفتهای کاری)
۲. پیشگیری ثانویه:آموزش کارکنان برای شناسایی و مدیریت علائم اولیه استرس
۳. مداخله ثالثیه:درمان و بازتوانی افرادی که دچار اختلالات شدید شدهاند
سازمانهای دارای سطح تابآوری بالا، این ویژگیها را دارند:
– بازیابی سریع پس از بحرانهای اقتصادی یا فناورانه
– حفظ سطح تولید حتی در شرایط کمبود منابع
– نوآوری بیشتر در فرآیندهای کاری
– روابط کاری پایدار و محیط کمتنش
بر اساس مطالعهٔ Harvard Business Review (۲۰۲۱)، شرکتهایی که در آموزش تابآوری سرمایهگذاری کردهاند، شاهد افزایش ۲۵٪ بهرهوری و کاهش ۴۰٪ غیبت ناشی از بیماریهای روانیبودهاند.
با توجه به ساختار صنعتی و فرهنگی ایران، برنامه پیشنهادی شامل:
۱. تدوین «سند ملی سلامت روان شغلی» با مشارکت وزارت کار، وزارت بهداشت و انجمنهای صنفی
۲. پایلوت برنامههای ISO ۴۵۰۰۳ در صنایع بزرگ نفت، گاز و پتروشیمی
۳. آموزش گسترده مدیران میانی در مهارتهای حمایت روانی
۴. ایجاد «اتاق تابآوری» در کارگاههای بزرگ برای مشاوره سریع
۵. استفاده از پلتفرم آنلاین ملی برای پایش سلامت روان (با حفظ محرمانگی)
اثربخشی برنامههای سلامت روان
شاخصهای کلیدی (KPIs) برای سنجش:
– نرخ غیبت مرتبط با مشکلات روانی
– امتیاز شاخص فرهنگ روانی–ایمنی (Psychosocial Safety Climate)
– درصد مشارکت کارکنان در کارگاههای تابآوری
– نتایج پرسشنامههای GHQ‑۱۲ و COPSOQ در مقایسه سالانه
بهداشت محیط کار یکی از ستونهای بنیادین سامانههای ایمنی و سلامت حرفهای است. این مفهوم، تلفیقی از علم محیطزیست، بهداشت صنعتی و مدیریت ریسک است که هدف آن کنترل عوامل زیانآور فیزیکی، شیمیایی و بیولوژیکی در محیط کار و ایجاد شرایط کاری سالم، ایمن و پایدار است.

سازمانهای جهانی همچون ILO، WHO، OSHA و ISO ۴۵۰۰۱ تأکید دارند که محیط کار باید نهتنها بدون خطر، بلکه توانافزا (Health‑Enhancing Environment)باشد؛ بهعبارتی، محیطی که مانع آسیب نشده بلکه موجب رشد و کارایی انسان گردد.
بهداشت محیط کار عبارت است از مجموعه سیاستها، برنامهها و اقدامات کنترلی که برای حفظ سلامت نیروی کار در برابر عوامل محیطی زیانآور طراحی میشود.
اهداف اساسی آن عبارتاند از:
۱. حفظ سلامت جسمی و روانی کارکنان
۲. کاهش تماس با عوامل خطرزا
۳. بهبود بهرهوری و کیفیت کار
۴. حمایت از پایداری محیطزیست صنعتی
۵. انطباق با استانداردهای بینالمللی HSE
این حوزه، یک پل میان مهندسی HSE، بهداشت صنعتی و حکمرانی OSH محسوب میشود.
بهداشت محیط کار، تمام خطراتی که از محیط کاری ناشی میگردند را شناسایی و کنترل میکند. تقسیمبندی جهانی آن طبق استانداردهای ILO و WHO به پنج دسته اصلی است:
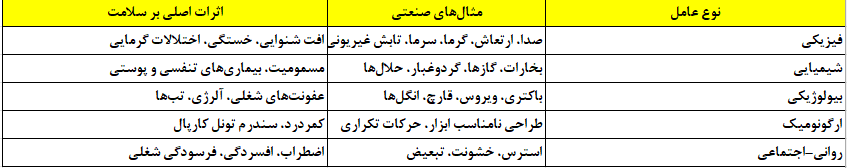
شناخت این طیف خطرات بنیان طراحی برنامههای کنترل محیطی است.
۱.ILO–OSH ۲۰۰۱ (Clause ۳.۹):الزام به پایش محیطی و کنترل مواجههها طبق حدود مجاز تماس (Occupational Exposure Limits – OELs).
۲. WHO Occupational Health Services Framework (۲۰۱۲):توصیه به ادغام خدمات پایش محیطی با معاینات دورهای.
۳. NIOSH Criteria Documents: تعیین حدود مواجهه برای بیش از ۷۰۰ ماده شیمیایی و فیزیکی.
۴. ISO ۴۵۰۰۱ و ISO ۱۴۰۰۱ Integration: تلفیق ایمنی و مدیریت محیطزیست در سیستم یکپارچه HSE.
۵. OSHA ۲۹ CFR Part ۱۹۱۰: فهرست الزامات کنترل آلودگی، تهویه، برچسبگذاری مواد، و حفاظت فردی.
فرآیند استاندارد کنترل خطرات محیط کار بر اساس مدل Hierarchy of Controls + PDCA Cycle اجرا میشود:
۱. شناسایی خطرات (Hazard Identification): گردآوری دادههای محیطی، معاینات میدانی، نمونهبرداری هوا.
۲. ارزیابی ریسک (Risk Assessment): تعیین غلظت، شدت و مدت مواجهه.
۳. تدوین اقدامات کنترلی (Control Measures): طبق اصل سلسلهمراتبی (حذف ⇢ جایگزینی ⇢ مهندسی ⇢ اداری ⇢ PPE).
۴. پایش مستمر (Monitoring): اندازهگیریهای دورهای صوت، گردوغبار و مواد شیمیایی.
۵. بازنگری و بهبود (Review): تطبیق با دادههای بیماریهای شغلی و اصلاح برنامهها.
بر اساس استاندارد NIOSH REL = ۸۵ dBA for ۸ hours، هر صدایی بالاتر از این حد نیاز به کنترل دارد. روشهای کنترل:
– عایقکاری صوتی تجهیزات
– طراحی مجدد ماشینها
– تخصیص زمان استراحت و فواصل کاری
– استفاده از گوشیهای حفاظت شنوایی
حد مجاز ارتعاش دست–بازو طبق ISO ۵۳۴۹ معادل ۵ m/s² است. مواجهه بیش از این موجب HVLD–Syndrome(اختلال رگهای دست) میشود.
شاخص جهانی: WBGT – Wet Bulb Globe Temperature. سطح خطر متوسط حدود ۲۸ °C WBGT. اقدامات کنترلی شامل تهویه، استراحت مرحلهای و نوشیدنیهای الکترولیتی است.
الزامات ILO و ISO ۸۹۹۵ برای روشنایی مناسب محیط کاری (۳۰۰–۷۵۰ Lux). کنترل تابش غیریونی از طریق پوششهای UV‑Shield در صنایع جوشکاری.
پایش عوامل شیمیایی شامل نمونهبرداری هوا، اندازهگیری غلظت و مقایسه با حدود مجاز تماس (TLV)است.
– بخارات حلالها (تولوئن، زایلن، بنزن)
– گردوغبارهای معدنی (سیلیس، آزبست، فلزات سنگین)
– گازهای صنعتی (CO، H₂S، NH₃)
– پمپ نمونهبردار هوای شخصی (Personal Air Sampling Pump)
– فیلتر جاذب فعال و پسیو
– دستگاه گازسنج چندگانه (Multi‑Gas Detector)
– کروماتوگرافی GC برای تحلیل دقیق مواد فرار
NIOSH Method Number S‑۱۰۰۳ یکی از متدهای معتبر برای اندازهگیری سیلیس کریستالی است.
کارگران صنایع بهداشتی، کشاورزی، دامپزشکی و پسماند در معرض خطرات بیولوژیکی هستند.

طبق دستورالعمل WHO BSL (۲۰۲۱)، هر محیط باید سطح ایمنی زیستی خود را بر اساس نوع عامل تعیین کند.
بهداشت محیط کار فقط در حذف آلودگی خلاصه نمیشود؛ باید کل محیط با منطق انسانمحور (Human‑Centered Design) طراحی شود:
– میز و ابزار کار متناسب با قد و زاویه دید
– ارتفاع مانیتور و زاویه تایپ مناسب
– طراحی جریان کار برای کاهش حرکات تکراری
– استفاده از صندلی با پشتی قابل تنظیم و حمایت کمری
افزایش کیفیت ارگونومیک بر اساس مطالعهٔ NIOSH (۲۰۲۰) موثر بر کاهش آسیبهای اسکلتی–عضلانی تا ۳۷٪ بوده است.
تهویه بهعنوان حیاتیترین مکانیسم کنترل آلودگی مطرح است.
انواع تهویه:
۱. عمومی (General Ventilation): رقیقسازی آلایندهها در کل فضا.
۲. موضعی (Local Exhaust): مکش مستقیم از محل تولید آلودگی.
۳. ترکیبی: همزمان برای بهینهسازی مصرف انرژی.
استاندارد طراحی: ASHRAE ۶۲.۱ و ISO ۱۴۶۴۴, تعیین حداقل نرخ تعویض هوا (Air Changes per Hour – ACH) بین ۶ تا ۱۲ بار برای مناطق صنعتی.
اصول جهانی مدیریت پسماند در محیط کار مبتنی بر قانون 3R (Reduce–Reuse–Recycle) و الگوی Circular Economy است:
– کاهش تولید زباله در منبع (بهرهوری مواد)
– جداسازی پسماندهای خطرناک (Chemical Segregation)
– ذخیره امن مواد زاید در ظروف دارای برچسب MSDS
– بازیافت روغنها، فلزات و مواد پلاستیکی
– آموزش کارکنان در فرآیند برخورد ایمن با ضایعات
در صنایع ایران، اجرای دستورالعمل سازمان محیطزیست و انطباق با ISO ۱۴۰۰۱ میتواند مزیت رقابتی ایجاد کند.
محیط کار سالم از نظر محیطی، شاخصی از مسئولیت اجتماعی سازمان (CSR)محسوب میشود.
سازمانهای بزرگ نظیر Unilever و Siemens، با اجرای طرحهای «سبزِ صنعتی» توانستهاند انتشار CO₂ را تا ۳۰٪ کاهش دهند و نشان دهند که سرمایهگذاری در بهداشت محیط کار، بازگشت اقتصادی مستقیم دارد.
پیشنهادات مربوطه:
– تدوین طرح جامع کنترل عوامل زیانآور در مراکز تولیدی شاهنگ
– پیادهسازی پایش لحظهای هوا با IoT Sensor Networks
– تلفیق دادههای محیطی با اطلاعات سلامتی کارکنان در داشبورد TWH.
بهداشت کار در عصر دیجیتال وارد دورهای شده است که در آن فناوریهای هوشمندنقش تعیینکنندهای در پیشگیری، نظارت و تصمیمگیری دارند. تحول دیجیتال در مدیریت سلامت کارکنان، بر پایه ترکیب هوش مصنوعی (AI)، اینترنت اشیاء صنعتی (IIoT)، دادههای بزرگ(Big Data)، و تحلیلهای پیشبینیکننده، محیطهای کاری را از حالت واکنشی به رویکرد پیشنگر و خود سامانده (Proactive & Self‑Regulating) تبدیل کرده است.

امروزه، مؤسسات پیشرو جهانی مانندNIOSH, OSHA, ISO و مراکز پژوهشی ILO تأکید دارند که آینده بهداشت کار به سمت «Digital Occupational Safety & Health»یا به اختصار D‑OSH در حرکت است؛ چارچوبی که نهتنها دادهها را جمعآوری و تحلیل، بلکه سیاستگذاری و واکنش ایمنی را نیز بهصورت لحظهای تنظیم میکند.
تحول دیجیتال، سه سطح اصلی دارد:
۱. دیجیتالیسازی دادهها (Digitization): تبدیل سوابق سلامت و ارزیابی خطرات به دادههای دیجیتال استاندارد.
۲.دیجیتالسازی فرایندها (Digitalization):خودکارسازی عملیات پایش محیطی، آموزش ایمنی و گزارشدهی حوادث.
۳. تحول سازمانی هوشمند (Digital Transformation in OSH):بازآفرینی ساختار تصمیمگیری مبتنی بر داده و پیشبینی خطرات قبل از وقوع.
این سهگانه همان پایه تحول از OSH سنتی به Smart OSH است که هدف آن «کار ایمن، هوشمند و تابآور» تعریف میشود.
سامانههای سنسوری با اتصال بیسیم امکان پایش لحظهای شرایط محیطی را فراهم میکنند. اجزای کلیدی:
– حسگرهای دما، رطوبت، صوت، ارتعاش و گازهای سمی
– گرههای داده متصل به شبکه mesh با پروتکل LoRa یا ZigBee
– درگاه جمعآوری داده (Gateway) و داشبورد مرکزی
– هوش مصنوعی برای تشخیص ناهنجاری (Anomaly Detection)
مثال عملی:در کارخانجات صنایع غذایی شاهنگ، میتوان با نصب حسگرهای CO₂ و PM در خطوط تولید، کیفیت هوای محیط کار را بهصورت لحظهای رصد کرد و هشدارهای خودکار صادر نمود.
ابزارهایی مانند ساعت هوشمند و سنسورهای بدن کارگر که فشار، دمای بدن، ضربان قلب و سطح استرس را اندازهگیری میکنند.
کاربردها:
– پیشگیری از گرمازدگی و خستگی مفرط
– پایش استرس فیزیولوژیک و روانی
– سیستم هشدار اضطراری در حوادث سقوط یا بیهوشی
طبق گزارش NIOSH (۲۰۲۴)، پوشیدنیهای ایمنی فرسودگی شغلی را تا ۴۲٪ کاهش دادهاند.
در صنایع نفتی و ساختمانی، پهپادها قادرند مناطق خطرناک را بدون ورود انسان پایش کنند. رباتهای دارای AI در عملیات پاکسازی مواد شیمیایی، اندازهگیری گازها، یا نجات در فضاهای محدود (Confined Spaces) ایفای نقش دارند.
این فناوریها زیر شاخهٔ Robotic Safety Management محسوب میشوند و مطابق ISO ۴۵۰۰۱ Annex A در بخش کنترل مهندسی توصیه میگردند.
مدیریت حجم عظیم دادههای پایش محیطی، حوادث، و معاینات کارکنان منجر به ساخت مدلهای پیشبینیکننده میشود.
سه کاربرد کلیدی:
– پیشبینی بیماریهای شغلی بر اساس الگوهای تاریخی
– شناسایی مناطق با ریسک بالای حادثه (Hot Zones)
– تطبیق شاخصهای عملکرد HSE با اهداف CSR و پایداری
با استفاده از الگوریتمهای Machine Learning (مانند Random Forest، LSTM و XGBoost)، دقت تشخیص وضعیتهای خطر به بیش از ۹۲٪ میرسد.
سامانههای تحت وب و موبایل که از دادههای لحظهای برای تصمیمسازی ایمنی استفاده میکنند؛ مشخصات استاندارد:

سیستمهای پیشرفته E‑OSH علاوه بر ثبت داده، بهصورت هوشمند هشدارهای سلامت و پیشنهاد اصلاح فرایند صادر میکنند.
VR/AR توانستهاند آموزش رفتار ایمن را از شکل تئوریک به تجربه عملی تبدیل کنند.
نمونه کاربردها:
– شبیهسازی حادثه آتشسوزی برای آموزش واکنش سریع
– تمرین کار در ارتفاع با واقعیت مجازی و سنجش تعادل
– آموزش استفاده از PPE در محیط AR با لایههای اطلاعاتی روی تصویر واقعی
مطابق مطالعهٔ OSHA و NIOSH (۲۰۲۳)، بهکارگیری واقعیت مجازی در آموزش ایمنی نرخ حفظ یادگیری کارکنان را تا ۹۰٪ افزایش داده است.
فناوری زنجیره بلوکی (Blockchain) با تمرکز بر شفافیت و امنیت دادهها، برای حفاظت سوابق بهداشتی کارکنان کاربرد دارد:
۱. رمزنگاری غیرقابل تغییر (Immutable Encryption) برای پرونده سلامت.
۲. کنترل دسترسی کارکنان و مدیران بر اساس Smart Contract.
۳. قابلیت رهگیری منبع هر داده (Traceability) – بسیار مفید در حسابرسی ISO.
پیشنهاد میشود استفاده از بلاکچین ملی در نظام دادههای بهداشت کارکنان صنایع ایران، بهویژه واحدهای حساس مانند نفت و خوراکی، موجب اعتماد و کاهش فساد دادهای خواهد شد.
AI Safety Engines مبتنی بر یادگیری عمیق قادرند روند فعالیت سازمان را تحلیل و هشدارهای پیشگیرانه صادر کنند:
– شناسایی رفتارهای خطرناک از ویدیوهای دوربین CCTV (Behavioral Detection)
– تحلیل ارتباط بین بار کاری و استرس کارکنان (Predictive Stress Modeling)
– پیشنهاد در لحظه برای اصلاح فرآیند تولید بهمنظور کاهش آلایندهها
این سیستمها در رده ”Prescriptive Analytics” قرار میگیرند و با شاخصهای TWH سازگارند.
جریان دادههای سلامت شغلی باید از گردآوری تا تصمیمگیری با کیفیت بالا منتقل شود. معماری استاندارد شامل:
۱. لایه جمعآوری داده از حسگرها و پروندههای پزشکی (Data Acquisition).
۲. لایه پاکسازی و نرمالسازی (Data Cleaning & ETL).
۳. لایه تحلیل هوشمند (Smart Analytics Layer).
۴. لایه ارائه داشبورد و API برای سیاستگذاری سازمانی.
در صنایع خوراکی، تلفیق این مدل با سامانههای تولید ERP و کنترل کیفیت (QMS) قدرت تصمیمگیری در حوزه HSE را بهصورت یکپارچه افزایش میدهد.
یکی از اصلیترین چالشهای D‑OSH مسئله حفظ حریم دادههاست. دستورالعمل ILO Code of Practice (۲۰۱۹)و ISO ۲۷۷۰۱:۲۰۱۹تأکید دارند که دادههای سلامت کارگران باید محرمانه و حداقلی جمعآوری شوند و هر نوع تحلیل باید با رضایت آگاهانه انجام گیرد.
راهبرد اخلاق دیجیتال در سازمان:
– تدوین منشور محرمانگی دادههای سلامت
– کنترل سطح دسترسی مدیران به دادههای فردی
– حذف دادههای غیرضروری پس از پایان قرارداد
– آموزش کارکنان درباره Data Rights و حفاظت اطلاعات
نقش فناوری فقط در تجهیزات خلاصه نمیشود؛ پلتفرمهای مشارکتی، کارکنان را در تصمیمگیری OSH درگیر میکنند. با ابزارهایی مانند Mobile Feedback Apps یا تابلوی دیجیتال خطرات، کارکنان میتوانند موارد ناایمن را گزارش و راهحل پیشنهاد دهند.
این مدل همسو با اصول سهجانبهگرایی ILO و ارزشافزودهای برای فرهنگ Safety Culture & Resilience ایجاد میکند.
برای گذار به نظام هوشمند بهداشت کار در صنایع ایران، راهبردهای کلیدی عبارتاند از:
۱. ایجاد مرکز ملی هوش HSE برای طراحی الگوریتمهای بومی AI ایمنی.
۲. توسعه پلتفرم Smart Safety Dashboard در صنایع شاهنگ با ارتباط مستقیم حسگرها، پوشیدنیها و دادههای معاینات پزشکی.
۳. همکاری با وزارت کار، وزارت صنعت و معاونت علمی در تدوین چارچوب استانداردهای E‑OSH.
۴. استفاده از فناوری ابری داخلی برای حافظه دادههای سلامت کارکنان (Cloud HSE Repository).
۵. توسعه آزمایشگاه واقعیت مجازی ایمنی برای آموزش سریع کارگران جدید.
اجرای این راهبردها موجب ارتقای شاخص CSR و استحکام برند صنعتی ملی خواهد شد.
در جهان امروز، سلامت کار به تنهایی دیگر کافی نیست؛ باید تمام ابعاد ایمنی، بهداشت، رفاه و کیفیت زندگی کاری در یک چارچوب واحد ادغام شوند. این رویکرد تحت عنوان Total Worker Health (TWH) شناخته میشود که توانسته است مفهوم سنتی OSH را از محافظت در برابر خطر، به توانمندسازی انسان در محیط کار ارتقا دهد.

مدیریت یکپارچه سلامت و رفاه کارکنان، آخرین گام تکاملی در نظامهای HSE است و بنیان سیاستهای پایدار سازمانی در سطح جهانی را شکل میدهد. سازمانهایی چون NIOSH، WHO و ILO این مدل را نه صرفاً برنامهای برای پیشگیری، بلکه راهبردی توسعهایمیدانند که موجب افزایش بهرهوری، اخلاق کاری و سرمایه انسانی میشود.
در قرن بیستویکم، مرز میان مسائل شغلی و سلامت فردی خارج از کار از بین رفته است. کارگر امروزی از محیط کار تا خانه در معرض پیوستگی خطرات جسمی و روانی است. لذا تکامل OSH به TWH بر سه اصل زیر استوار است:
۱. همافزایی سلامت جسم و روان:توجه همزمان به تغذیه، خواب، ورزش، سلامت روان و ایمنی کاری.
۲. توسعه سیاستهای حمایتی: رفاه مالی، خانوادگی و اجتماعی کارکنان بهعنوان بخشی از سلامت شغلی.
۳. ادغام دادهها و تصمیمگیری هوشمند: اتصال دادههای سلامت، ایمنی و بهرهوری از طریق سامانههای Smart OSH.
بر اساس تعریف رسمی NIOSH (۲۰۲۴):
«Total Worker Health یک رویکرد جامع برای حفاظت از ایمنی، ارتقای سلامت، و بهبود رفاه کارکنان از طریق تلفیق فعالیتهای حفاظتی و ارتقایی است.»
فلسفه مدل TWH بر این باور است که رفاه کارگر باید به اندازه عملکرد سازمانی جدی گرفته شود.
محورها:
– پیشگیری چندلایهاز آسیب جسمی و روانی؛
– ارتقای سلامت مثبت (Positive Wellbeing)؛
– ارتباط پایدار بین جریان کار و کیفیت زندگی؛
– ادغام شاخصهای سلامتی در سیاستهای HR و CSR.
مدل جامع مورد استفاده در مراکز بینالمللی از پنج مؤلفه تشکیل شده است:
۱. سیاستهای سازمانی (Policies): قوانین داخلی مدیریت سلامت، حمایت از خانواده، و انعطاف کاری.
۲. محیط کار سالم (Work Environment):طراحی فیزیکی، ارگونومیک و روانی محیط کار.
۳. رفتار سلامت محور (Health Behaviors): آموزش و ترویج عادات سالم؛ تغذیه، تحرک، خواب کافی.
۴. خدمات سلامت (Health Services):معاینات دورهای، مشاوره روانی، واکسیناسیون، معالجه سریع.
۵. مدیریت داده و تحلیل (Data Management):پایش مستمر و تصمیمسازی دادهمحور.
ترکیب این مؤلفهها همان چیزی است که در ادبیات بینالمللی به نام Integrated HSE System + Wellbeing Metricsشناخته میشود.
برای پایش اثربخشی TWH از شاخصهای کمی و کیفی استفاده میشود. نمونههایی از شاخصهای کلیدی (KPIs):
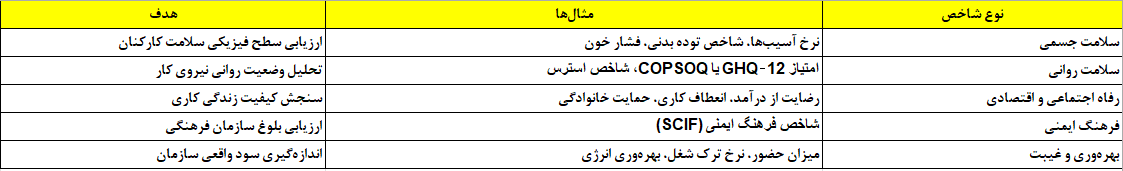
این دادهها در داشبورد Smart Health Dashboard بهصورت لحظهای نمایش داده و در برنامههای تصمیمگیری تفصیلی HR بهکار گرفته میشود.
۱. ILO–OSH ۲۰۰۱: افزودن بند رفاه روانی–اجتماعی در بخش سیاستهای مدیریت ایمنی.
۲. ISO ۴۵۰۰۱ & ۴۵۰۰۳ Integration:ترکیب سلامت روانی و ایمنی فیزیکی در یک نظام مدیریتی.
۳. WHO Healthy Workplace Framework:همپوشانی کامل با مؤلفه رفاه اجتماعی خارج از محیط کار.
۴. NIOSH Total Worker Health Program: مرجع اصلی تدوین دستورالعملهای اجرایی TWH.
ادغام این چهار منبع، مدل تصمیمگیری چندسطحی را میسازد که تمام معیارهای جهانی را شامل میشود.
مدل اجرایی TWH در سطح سازمانی بر پایه چرخه PDCA و اصول رهبری سلامت طراحی میگردد:
۱. Plan: تحلیل وضعیت سلامت کارکنان و طراحی استراتژی رفاهی.
۲. Do: اجرای برنامههای ایمنی، تغذیه سالم، ورزش، و کاهش استرس.
۳. Check: پایش شاخصهای فیزیکی–روانی و ارزیابی بهرهوری.
۴. Act: بازطراحی سیاستهای HR و بهبود مستمر بر اساس دادهها.
این چرخه باید با نظام Risk‑Based Thinking و گزارشهای CSR تلفیق شود تا در سطح هیئت مدیره قابل طرح باشد.
برای ادغام عملی در ساختار سازمان، استاد یاوری پیشنهاد میفرمایند سه سطح اجرای TWH تعریف شود:
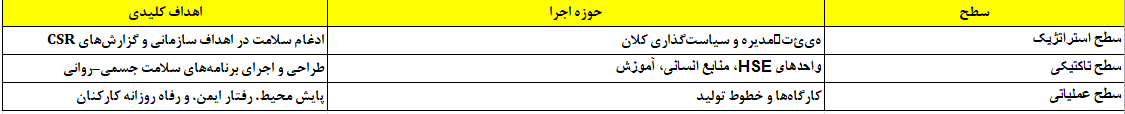
این ساختار همسو با مدل ISO High‑Level Structure (HLS) است که همه استانداردهای مدیریتی را یکپارچه میکند.
سلامت کارکنان بهصورت مستقیم با شاخصهای سود، رضایت مشتری و پایداری برند مرتبط است.
مطابق تحقیقات Harvard Business School (۲۰۲۲): شرکتهایی که برنامه کامل TWH را بهکار گرفتهاند، شاهد افزایش ۴۶٪ بهرهوری و کاهش ۳۹٪ هزینه درمانی بودهاند.
در سطح ایران، ادغام TWH در استراتژیهای CSR میتواند به تقویت اخلاق کاری، اعتماد اجتماعی و جذب سرمایه انسانی منجر شود. استاد یاوری تأکید میفرمایند این مدل برای ارتقای برند شاهنگ بهعنوان سازمان سلامتمحور و اخلاقمدار ضروری است.
۱. مقاومت فرهنگی: برخی سازمانها سلامت روان یا رفاه را موضوع شخصی تلقی میکنند؛ آموزش مدیران کلید رفع این مانع است.
۲. فقدان دادههای تجمیعی: در ایران هنوز سامانههای یکپارچه پایش HSE و سلامت روان نهادینه نشدهاند.
۳. تعارض مسئولیتها:تداخل وظایف واحد HSE و HR باید با تعریف Job Mapping حل شود.
۴. پایداری مالی: تخصیص بودجه پایدار برای برنامههای رفاهی نیازمند توجیه اقتصادی شفاف است.
راهحلهای پیشنهادی:
– تشکیل کمیته ملی TWH در سطح وزارت کار؛
– مشارکت دانشگاهها در تدوین شاخصهای بومی سلامت؛
– استفاده از فناوری هوشمند جهت پایش همزمان سلامت جسمی و روانی؛
– ارتقای آموزشهای اخلاق و رفتار ایمن در مدارس فنی.
استاد یاوری بهعنوان طراح رویکرد ملی در بهداشت کار، نقشهراه بومی TWH را به شرح زیر پیشنهاد مینمایند:
۱. تدوین سند ملی Integrated OSH & TWH Framework با همکاری وزارت کار، بهداشت و صمت.
۲. ایجاد شبکه پایش ملی سلامت شغلی (Iran Work Health Net)برای جمعآوری داده از صنایع کلیدی.
۳. راهاندازی مرکز هوشمند HSE با محوریت تحلیل داده و تربیت متخصصان Advanced OSH.
۴. اجرای پایلوت در صنایع با شش شاخص رفاه و ایمنی.
۵.ارزیابی اثرات اجتماعی–اقتصادی و انتشار گزارش CSR ملی.
این نقشهراه میتواند ایران را به عنوان الگوی منطقهای مدیریت سلامت شغلی و رفاه انسانی مطرح سازد.
نام و نام خانوادگی:
کد ملی:
شماره گواهینامه:
تاریخ صدور:
نمره:
مدت زمان مطالعه و آزمون:
modirenovin.com
تمام حقوق مادی و معنوی این سایت متعلق به رضا یاوری است . و در زمینه آموزش استراتژی و رشد کسب وکار تحت قوانین جمهوری اسلامی ایران فعالیت می کند